Soutenir les fumeurs en milieu hospitalier : une idée qui progresse
Novembre 2019 - No 141

Le projet d’aborder le traitement du tabagisme avec tous les fumeurs qui traversent les portes d’un hôpital se concrétise peu à peu dans le réseau de la santé du Québec.
Le séjour à l’hôpital d’une personne qui fume est une occasion idéale pour aborder avec elle le traitement du tabagisme, que ce soit en l’aidant à gérer ses symptômes de sevrage ou à se libérer définitivement de la nicotine. La maladie rend le patient plus conscient de sa vulnérabilité et plus ouvert aux remises en question. L’adoption par les établissements de santé d’une politique d’environnement sans fumée en 2017 est devenue un levier supplémentaire pour intervenir auprès de cette clientèle. Le moment semble donc bien choisi pour systématiser cette démarche, d’autant plus que les pharmaciens, les inhalothérapeutes et certaines infirmières ont désormais le droit de prescrire des thérapies de remplacement de la nicotine.
Afin de soutenir les efforts des établissements de santé, l’Institut national de santé publique du Québec (INSPQ) propose une publication qui éclaire la question de trois manières : par une revue sommaire de la littérature scientifique, un résumé de certaines expériences québécoises et une description détaillée du Modèle d’Ottawa pour l’abandon du tabac (MOAT). « L’intervention systématique auprès des fumeurs représente une importante démarche qui mobilise plusieurs départements et directions, explique Suzanne Noreau, conseillère en abandon du tabagisme au ministère de la Santé et des Services sociaux. Le document de l’INSPQ devrait les aider à aller de l’avant en détaillant les données probantes, les modèles existants et les démarches prometteuses. »
La systématisation : une mesure payante
Ce n’est pas d’hier que les établissements de santé du Québec essaient de systématiser leurs interventions auprès des patients qui font usage du tabac. Ces tentatives ont toutefois bien de la difficulté à se pérenniser, pour différentes raisons. Pourtant, l’effort en vaut la peine. En effet, aborder systématiquement la délicate question de la dépendance au tabac avec les fumeurs hospitalisés présente des avantages pour la santé physique des patients et pour la santé financière des établissements. C’est ce que confirme une méta-analyse citée par l’INSPQ. Publiée par le groupe Cochrane en 2012, celle-ci conclut qu’un counseling débuté lors de l’hospitalisation des patients, et poursuivi pendant au moins un mois après leur congé, augmente de 37 % leur taux de cessation tabagique jusqu’à six à 12 mois après leur retour à la maison. Par ailleurs, une étude des fondateurs du MOAT, publiée en 2017, rapporte que la mise en place de ce modèle est associée à une diminution des réadmissions des patients jusqu’à deux ans après leur congé.
Le MOAT : un modèle qui a fait ses preuves
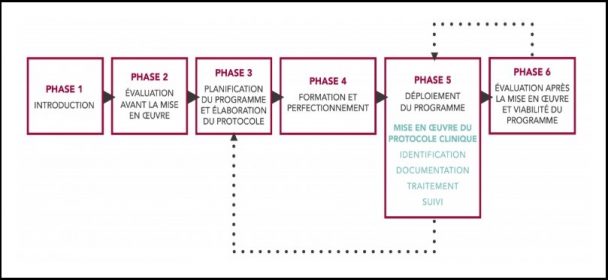
Il y a différentes façons d’instaurer cette systématisation, mais au Canada, le MOAT est le modèle le plus populaire. Développé en 2002 par l’Institut de cardiologie de l’Université d’Ottawa, celui-ci présente plusieurs avantages. D’abord, il a une bonne réputation et son efficacité a été démontrée. Ensuite, il s’agit d’un modèle clés en main : il comprend la collecte d’indicateurs, le développement et la mise en place d’outils ainsi que la dispensation de formations par des gens expérimentés. Plus concrètement, la mise en place du MOAT se fait sur le cours d’une année, en six étapes :
- Introduction : rencontre avec les dirigeants, collecte d’informations sur les caractéristiques de l’établissement, signature d’une entente avec la direction, etc.
- Évaluation : étude des politiques et pratiques actuelles, sondage auprès des patients sur leur prévalence tabagique, etc.
- Planification et élaboration : désignation des responsables, développement des formulaires et des outils, mise en place du système de suivi téléphonique automatisé TelAsk, etc.
- Formation et perfectionnement : formation des champions, des intervenants de première ligne, etc.
- Déploiement : identification systématique des fumeurs, ajout du statut tabagique au dossier, traitement et suivi
- Évaluation et rétroaction
À l’heure actuelle, au moins trois nouveaux établissements de santé québécois implantent le MOAT ou se préparent à le faire : le Centre intégré de santé et de services sociaux (CISSS) de Laval, le CISSS de Lanaudière et le Centre intégré universitaire de santé et de services sociaux (CIUSSS) de la Mauricie-et-du-Centre-du-Québec. Toutefois, chaque établissement a adapté le MOAT à sa réalité et à ses besoins. Par exemple, le comité de pilotage regroupe des personnes différentes d’un établissement à l’autre. Au CISSS de Laval, celles-ci proviennent de toutes les unités de soins tandis qu’au CISSS de Lanaudière, ce sont plutôt les coordinatrices administratives et cliniques qui y siègent, de même qu’un médecin, le chef de pharmacie et un membre de la direction des soins. Enfin, au CIUSSS de la Mauricie-et-du-Centre-du-Québec, le comité est formé d’employés de la santé publique, des soins infirmiers, des services multidisciplinaires, des services ambulatoires et des soins critiques. Le plan de formation change aussi d’un établissement à l’autre puisque ce sont parfois les inhalothérapeutes qui sont formés, les médecins, les pharmaciens, des champions ou… tous ces intervenants.
L’intervention par d’autres moyens
Certains établissements, comme le CISSS des Laurentides, choisissent même de ne pas utiliser MOAT pour systématiser leur soutien aux patients qui fument. Les raisons sont nombreuses : manque de connaissances du MOAT des réalités locales, formations génériques et données de suivi qui ne correspondent pas nécessairement aux besoins des établissements. Le coût d’implantation du MOAT peut aussi en rebuter certains : environ 26 000 $, ce qui inclut un accompagnement de 10 jours, des formations en établissement ainsi que la mise en place du système de suivi téléphonique TelAsk, entre autres, sans compter certains frais récurrents d’évaluation et de suivi.
Les bonnes pratiques
Qu’importe le modèle choisi, les bonnes pratiques dans ce domaine sont bien connues. Les lignes directrices à ce sujet concordent d’ailleurs d’un pays à l’autre, comme l’a constaté une étude de 2017. En gros, il s’agit :
- de définir le statut tabagique de tous les patients et de le consigner au dossier
- de conseiller brièvement aux fumeurs de cesser de fumer
- d’évaluer leur motivation à cesser
- de leur offrir un traitement pharmacologique et du soutien comportemental
- d’utiliser le cadre de référence des 5A : ask (demander le statut tabagique), advise (conseiller la cessation), assess (évaluer la motivation à cesser), assist (renseigner sur les aides disponibles) et arrange (assurer un suivi)
D’autres études, citées par l’INSPQ, démontrent qu’un suivi d’au moins un mois après le congé de l’hôpital est essentiel puisque c’est souvent lors du retour à la maison que le patient peine à contenir ses envies de fumer. La formation et le perfectionnement des professionnels de la santé sont d’autres éléments clés afin qu’ils puissent aborder avec confiance la question sensible de la dépendance au tabac avec leurs patients. Il est aussi recommandé de pérenniser la systématisation, par exemple, en obtenant le soutien de la direction, en nommant un responsable pour ce dossier et en garantissant un financement stable et récurrent.
Ce genre d’initiative est certainement appelé à prendre de l’ampleur. « Le Plan québécois de lutte contre le tabagisme est présentement en révision et devrait être finalisé en 2020. Les mesures qui y seront présentées viendront vraisemblablement appuyer la systématisation du soutien à l’arrêt tabagique dans les établissements de santé parce que c’est une demande du milieu et un enjeu pour le MSSS », conclut Suzanne Noreau.
Anick Labelle